在沒有電腦斷層與MRI的年代完成生死手術。從台大醫院、馬偕到長庚,從耳石症、膽脂瘤到梅尼爾氏症,他用一雙外科醫師之手撐起台灣耳科醫療的半邊天,只為不辜負任何一位走進他診間的病人。
外科醫師之手 只希望不辜負病人
夜裡,台大醫院二樓的長廊,忽然響起微不可察的腳步聲。
「病理解剖室」的門被悄悄推開,一個青年輕手快腳潛入。裡面一格又一格的冰櫃,收存著等待病理解剖的大體,正中間鋪著白布單的床上,也躺著一具。陰冷的氣息讓他莫名有些心驚,不過他沒有退卻。
黃俊生這時還是耳鼻喉科住院醫師,他走到床邊,拿出自己帶來的器械,然後從大體的外耳道進入,細心探索中耳的鼓膜、聽小骨、卵圓窗,繼續深入內耳,觸碰半規管、耳蝸、聽神經……。
難以承受的 0.05 公分
這些組織都非常小,但是整個耳部的影響很大,不僅有掌管平衡與聽覺的內耳前庭與耳蝸系統;掌管臉部肌肉表情運動的顏面神經系統、人體最大的靜脈,也經過這裡;而且上方就是大腦,如今仍有許多不被了解的運作。
因此,醫師的手只要稍稍偏移 0.05 公分,就會造成很大的傷害。0.05 公分到底多大?拿一支針筆往紙上輕輕一點,差不多就是這個大小。
在針筆頭範圍外的手術偏差,就可能傷了半規管,讓病人失去聽力;或是傷了顏面神經,病人從此眼斜嘴歪、說話含混;若是傷了大靜脈更是危險,病人血液噴湧,難以收拾。
他腦中的知識在手指下慢慢印證,眼前彷彿展開了一張立體結構圖,之前的緊張情緒已經不見絲毫蹤影。黃俊生回想自己當住院醫師時的「學習」,「我偷開等待病理解剖的大體的耳朶,把整個顳骨結構搞得很清楚。」
這大概是台大醫院幾十年少見的畫面,至少就黃俊生所知,當時沒有其他住院醫師這麼做。日後他參訪豪斯耳科研究中心、巴黎大學等國際重要醫療機構,卻發現「摸骨」是最通用扎實的學習,「耳科開刀很難在手術台上傳承,全世界的教學醫院,大都在實驗室用人體顳骨和顯微鏡做教學。」
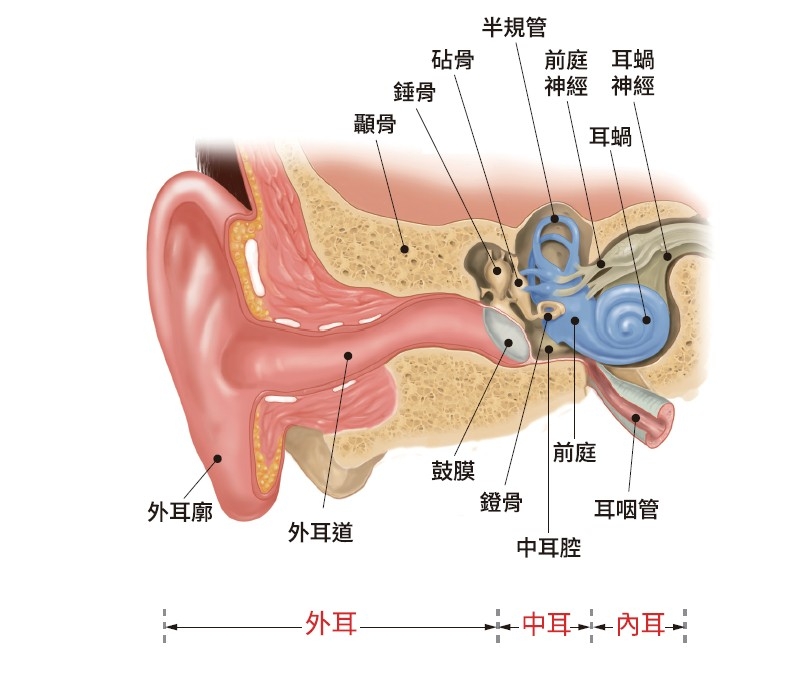
圖片來源:天下文化,《為新人生開頻》大腦下方的耳內結構 醫師的手只要偏移○.○五公分就會造成很大的傷害
中耳膽脂瘤顱內合併症
幾年後,他在同年 3、4 位住院醫師中,被升為總住院醫師。但是夜間他照常輪流值班,五天一次,不少吃力的執刀工作落在他身上。
那時候最致命的是,中耳膽脂瘤引起的顱內合併症。
膽脂瘤是因為耳膜破裂導致皮膚組織往中耳異常生長,它產生的角皮堆積成腫塊,可能傷害聽小骨造成聽力障礙,或侵入大腦造成合併症,如腦膜炎、腦膿瘍,或乳突腔化膿向外面腫起。
當年,抗生素還無法有效治療這些顱內併發症,若不緊急開刀,死亡率很高,台大是台灣極少數能動困難手術的醫院,所以許多這類病人都送到這裡。因為攸關生死,醫師只要打電話向主任教授報備,就可以立即開刀。
沒有電腦、沒有斷層掃描、沒有核磁共振,年輕的總住院醫師靠著自己對耳朵構造的敏感與熟悉,拿起手術槌子、鑿子,對著小小的組織,敲打挖磨,拿掉病灶。黃俊生打趣說:「就是這麼奇怪,幾乎所有中耳膽脂瘤合併症的急診,都在我值班時出現,所以一年下來差不多開刀治了三、四十個這樣的病人。」
後來隨著耳鼻喉科醫師人力增加,膽脂瘤病人提早獲得治療,顱內合併症減少,這類手術才逐漸變少了。
困難度與繁重度,磨練出他的好手藝。日後相識的王大鈞醫師說他有「外科醫師之手」、學生蔡銘修形容他「磨耳骨像挖冰淇淋一樣輕巧」,都奠基於台大醫院時期的扎實學習與訓練。
總住院醫師之後,黃俊生晉升為兼任主治醫師。但他決定離開這座醫學帝國,去闖蕩不同的環境。
黃俊生在 1966 年到馬偕醫院,擔任耳鼻喉科主任,出乎意料的挑戰重重。
九年獨撐一科
這位科主任走馬到職後才知道,自己沒有住院醫師。他只能靠護理師和來來去去的實習醫師幫忙,擔下耳、鼻、喉、頭頸各種大大小小的刀,長達九年。回憶獨力支撐一科的時期,他說得無奈卻神采奕奕地比劃著,「我一手抱著病人的頭部,一手開刀。是不是很大膽?」
憑著膽識與能耐,而立之年的黃俊生在馬偕看病之外,又開了自己的診所。診所在晚上開張,他只請了一個助理,但是除了處理咳嗽、感冒的小病痛,也能開刀。
1960 年代,因為科技進步,顯微鏡提供了更高的放大倍數和清晰度,讓醫師可以更精確操作,顯微手術開始在國際上突飛猛進。這股風潮來到台灣時,已經進入 1970 年代。
這時候,黃俊生卻經常皺眉。他向院長申請了許久,始終無法獲得支持購買這種先進顯微鏡,又急又氣,最後決定自己掏錢。除了買顯微鏡,他又陸續補進手術磨骨使用的電鑽,取代傳統的槌子、鑿子,開始做中耳及內耳的顯微手術。
僵直性脊椎炎病人的耳石脫落症
馬偕醫院的工作很忙,但是黃俊生還能回台大醫學院教課。當時坐在教室聽課的張承能,還記得老師在講台上的翩翩風采,他日後成為神經外科醫師,師生合作開刀,成就另一段佳話。
黃俊生也以兼任主治醫師的身分在台大醫院開設「眩暈」門診,開始職涯一路的醫療突破。其中之一是,治療僵直性脊椎炎病人的「耳石脫落症」。
耳石位在前庭耳石器,會隨著頭部轉動而移動,刺激感應器,讓人體感知到水平和垂直方向的加速度和重力變化,而維持平衡。如果耳石因重量而脫落掉入最下面的後半規管,就會失去平衡。對付這種病症,一般只要旋轉病人頭部的角度,就可以讓耳石復位。
不過病人狀況百百種,黃俊生的診間來了一位同時罹患僵直性脊椎炎的病人。這樣的病人難以扭轉頭部,無法進行上述的耳石復位術。這時候,只能以精湛的開刀技術,阻斷後半規管中的耳石流動,控制他們的眩暈。黃俊生說:「這是很困難的手術,很少醫師能找到後半規管。如果做不了後半規管阻斷術,就得切除迷路,犧牲聽力,才能解決眩暈的問題。」
這位不怕挑戰的醫師成功完成手術,這是他第一次開刀治療這類病人。這樣的案例共有兩位,巧的是,第二例就是第一例病人的兒子,父子罹患相同疾病或許少見,但父子找相同的醫師,卻可以看出病人對手術的滿意度有多高。
內淋巴囊引流術
另一個在台大醫院完成的第一例,則是治療梅尼爾氏症的內淋巴囊引流術。
罹患梅尼爾氏症的人會有突然性眩暈,伴隨噁心、嘔吐、耳塞耳鳴感,最後可能造成聽覺損傷。黃俊生理解病人的感受,連連感慨:「你們不知道暈起來天旋地轉,有多痛苦!」
知名的印象派畫家梵谷,作品充滿強烈的生命力、豐沛的情感及絢麗的色彩,他後來發狂割下自己的耳朵,住進精神病院,最後舉槍自殺。阿靈保(I. Kaufman Arenberg)醫師整理梵谷從發病到自殺期間所有描述自己症狀的信件,在醫學期刊上指出,他應該是罹患梅尼爾氏症。
這種病不容易醫治,黃俊生說,他有個病人,前後在兩大醫學中心治療了 6 年,都沒有好轉。後來來到他這裡開刀,根治了,大病得癒讓他歡喜感恩幾十年,到現在還經常送禮致謝。
梅尼爾氏症的成因還沒有被完全了解,但醫界普遍認為是內淋巴囊水腫,因為內淋巴囊病變無法吸收內淋巴液而造成。內淋巴囊大小大概只相當一粒米。
如果以藥物治療梅尼爾氏症無效,就要考慮進行「內淋巴囊引流術」。外科醫師會從這顆小小的器官中,引出過多的內淋巴液,在保留或改善聽力的同時,也能控制眩暈。
黃俊生在 1976 年到長庚醫院。當時長庚是亞洲最大的私人醫院,資源充沛,他也得到充分的支持。
在這裡,他進一步設計自己的引流管,做起梅尼爾氏症的引流手術更得心應手,直到他退休,這個手術進行了五、六千例。
伯樂與千里馬
長庚醫院是黃俊生得以極致發揮的人生舞台,他真心感謝王永慶董事長的知遇之恩,「沒有他,就沒有我的今天。」
長庚醫院剛成立時,醫院高層幾次拜訪黃俊生,邀請他到新醫院成立耳鼻喉科。不過,長庚不允許醫師在外開業,讓做事自由慣了的黃俊生有些遲疑。
沒想到王永慶董事長知道了,大手一揮,同意他繼續夜間開業十年。這是長庚多年來的唯一一例。他再無猶豫,從此全力投入。
這位開院兼開科的科主任放手招兵買馬,大量聘請住院醫師,把耳、鼻、喉、頭頸部進行分科,培養各領域的人才。首創台灣嗓音特別門診的楊光榮、率先引進鼻竇內視鏡手術的陳泰安等,都曾是他門下的住院醫師。他自己則專注於耳科手術及研究。
這時台灣還沒有強制民眾騎機車要戴安全帽,很多騎士在呼嘯而過後相撞或翻覆,嚴重撞擊使得頭部受傷,顳骨骨折,引起顏面神經麻痺。受傷的神經會水腫,有些需要從耳部做「神經減壓手術」,黃俊生也是這方面的權威,「當時台灣很少醫師能做到。」
華人耳硬化症
雖然忙著照顧許多發生交通事故的傷患,黃俊生對台灣相對較少案例的病症,也沒有輕怠。其中一個兼具臨床與研究成果的,是耳硬化症。
這個疾病的致病機轉,是中耳的聽小骨硬化,進而影響聽力。聽小骨是一個精密的機械系統,包含錘骨、砧骨、鐙骨,這三塊小骨頭相連,一端接鼓膜、一端接內耳,透過槓桿原理,將鼓膜的振動放大,將聲音能量傳遞到內耳。和內耳交接的那塊骨頭,便是鐙骨。
鐙骨是人體最小的骨頭,長得像馬鐙,體積卻如小米粥裡的那一粒小黃米,只有 0.3 公分 × 0.25 公分左右,還能分成足板、頭部、前腳和後腳。耳硬化症手術就是在那微型小馬鐙的腳底板上鑽洞,置入活塞型人工骨,取代原本的功能。
耳硬化症常發生於白人身上,華人發生率較小,因此案例相對少,加上手術需要精密,一個不穩就會損傷聽覺,當時台灣擅長耳硬化症手術的醫師有限,黃俊生是其中之一。
手術之餘,他將這些相對西方少見的病例進行整理,得出「華人耳硬化症」的相關研究報告,1980 年發表在美國醫學期刊,是華人第一位。
病人在黃俊生眼中,不是一條條狹窄的耳道,而是活生生的命運,他無法狠心減少看診人數。不過,他花在問診的時間雖然不長,卻總能一針見血。
曾有位病人,因為膝蓋問題開刀,手術後卻暈到無法起身,連轉頭都做不到,後來甚至呼吸困難。她找過好幾位醫生治療,都沒有改善。她向黃俊生陳述病情,沒想到,黃俊生聽了馬上說是麻藥劑量太多,麻醉部位也太高,影響到眼睛和腦。
這位病人和丈夫都有醫學相關背景,卻從沒聽說過麻醉可能導致聽力受損,查了醫學文獻,才發現國外有類似的案例。她吃了黃俊生開的藥之後,病情終於好轉,讓她感念至今。
這樣精準的問診與對症下藥,奠基於黃俊生對醫療知識的求知若渴,以及對新醫療術式的熱情鑽研。
從 20 幾歲在台大醫院舉起手術刀,到 80 歲於長庚醫院封刀,長達 50 多年的醫師生涯,黃俊生以更前沿的知識、更精湛的技術,為病人解決疾苦,「沒有任何病人死在我的診治下,這是我一生最驕傲的地方。」